Le alterazioni cutanee che si presentano sotto forma di chiazze e croste sulla pelle rappresentano un fenomeno comune, ma spesso fonte di preoccupazione e disagio. Queste manifestazioni possono variare ampiamente per causa, aspetto e gravità, richiedendo una comprensione approfondita per una gestione efficace. L'escoriazione della pelle, ad esempio, è una lesione superficiale che coinvolge l'epidermide e talvolta gli strati più profondi del derma. Queste lesioni si verificano in seguito a traumi meccanici, come graffi, sfregamenti, abrasioni o cadute, che rimuovono o danneggiano la barriera cutanea. Dal punto di vista clinico, un’escoriazione si presenta come una zona arrossata, dolorante e, in alcuni casi, con sanguinamento lieve. Quando l’area lesa comincia a guarire, si forma una crosta protettiva, che aiuta a rigenerare la pelle sottostante. Durante questo processo, è comune avvertire prurito o una sensazione di tensione nella zona. Le escoriazioni sono spesso considerate lesioni minori, ma possono rappresentare un rischio di infezione se non vengono trattate adeguatamente, poiché espongono la pelle a batteri e altri agenti patogeni. Per questo motivo, è importante pulire e disinfettare l’area interessata e, se necessario, applicare medicazioni per proteggere la ferita durante la guarigione. In generale, le escoriazioni guariscono rapidamente, entro 7-14 giorni, ma la durata dipende dalla profondità della lesione, dalla zona del corpo interessata e dalla capacità di rigenerazione della pelle, che può essere influenzata dall’età e dalla salute generale dell’individuo.
Sintomi Distintivi delle Escoriazioni Cutanee
L’escoriazione della pelle, come definito in precedenza, presenta una serie di sintomi che ne caratterizzano la presenza e l'evoluzione. Questi sintomi variano a seconda della gravità della lesione, della causa sottostante e della localizzazione, ma sono spesso facilmente riconoscibili per i segni visibili sulla pelle e le sensazioni percepite dal paziente.
Un sintomo quasi universale è il rossore e l’infiammazione localizzata. Questa reazione è dovuta all’aumento del flusso sanguigno nella zona lesa, un meccanismo di difesa del corpo per iniziare il processo di guarigione. Il rossore può essere più intenso nelle escoriazioni recenti o acute e diminuire progressivamente con il passare del tempo. Tuttavia, se l’infiammazione persiste o peggiora, potrebbe indicare un’infezione, soprattutto in caso di escoriazioni non trattate o esposte a contaminanti.
Il dolore o la sensibilità al tatto è un altro sintomo comune. È causato dall’esposizione delle terminazioni nervose superficiali quando l’epidermide viene danneggiata. L’intensità del dolore varia a seconda della profondità e dell’estensione della lesione, nonché della localizzazione (le aree con pelle sottile o ricca di terminazioni nervose, come il viso o le mani, sono più sensibili). In alcuni casi, il dolore può essere sostituito da una sensazione di bruciore, soprattutto se la lesione entra in contatto con acqua, detergenti o altre sostanze irritanti.
Nelle escoriazioni più profonde, è comune osservare un sanguinamento superficiale o essudazione. Il sanguinamento è causato dal danneggiamento dei piccoli vasi sanguigni dell’epidermide o del derma. Questo sanguinamento è generalmente lieve e si arresta spontaneamente, formando una crosta protettiva. In alcuni casi, soprattutto nelle lesioni umide o nei climi caldi, la lesione può secernere un liquido trasparente o sieroso, noto come essudato, che contribuisce al processo di guarigione ma può aumentare il rischio di infezione se non viene gestito correttamente.
Durante la fase di guarigione, le escoriazioni sviluppano tipicamente una formazione di croste. Questa crosta è composta da coaguli di sangue, essudato e frammenti di pelle morta e serve a proteggere la lesione da ulteriori traumi e contaminazioni. La crosta può variare di colore (dal marrone chiaro al giallastro) e dimensione a seconda dell’estensione della lesione. Sebbene sia un segno di guarigione, rimuovere la crosta prematuramente può ritardare la riparazione tissutale e aumentare il rischio di cicatrici o infezioni.
Un sintomo comune durante la fase di riparazione della pelle è il prurito nella zona escoriata. Questo prurito è causato dalla rigenerazione delle cellule epidermiche e dall’attivazione dei nervi durante il processo di guarigione. Sebbene il prurito sia un segno positivo di ripresa, grattarsi la lesione può danneggiare i tessuti in via di guarigione, provocando ritardi nel processo e aumentando il rischio di infezione o cicatrici permanenti.
A lungo termine, possono verificarsi cambiamenti nel colore della pelle. Dopo la guarigione, la pelle nell’area escoriata può apparire più chiara (ipopigmentata) o più scura (iperpigmentata) rispetto alla pelle circostante. Questi cambiamenti di colore sono particolarmente comuni nelle persone con tonalità di pelle più scura e possono persistere per settimane o mesi. Sebbene di solito siano temporanei, in alcuni casi, specialmente nelle lesioni più gravi, possono diventare permanenti.
È fondamentale riconoscere i segni di infezione, che indicano una complicazione. Questi includono: rossore persistente o diffuso che si estende oltre i bordi della lesione, gonfiore, calore localizzato, pus o secrezioni purulente (dense, di colore giallo o verde) e, nei casi più gravi, febbre o malessere generale.
Infine, le cicatrici e gli ispessimenti cutanei possono essere una conseguenza di escoriazioni più profonde o ripetute, presentando aree di pelle più spessa, più chiara o più scura.
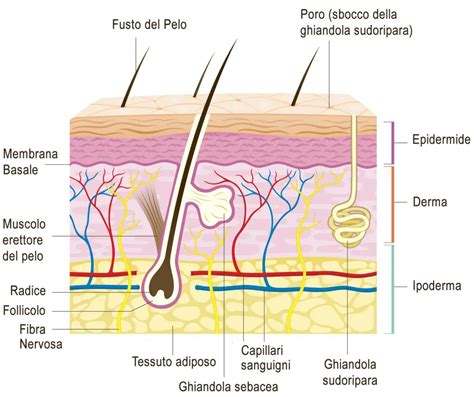
Le Molteplici Cause delle Escoriazioni Cutanee
Le escoriazioni della pelle non hanno un’unica origine, ma possono derivare da una vasta gamma di fattori, che spaziano da semplici incidenti quotidiani a condizioni mediche più complesse. Comprendere queste cause è il primo passo per prevenire e trattare efficacemente le lesioni.
I traumi fisici accidentali sono tra le cause più frequenti. Cadute, urti o sfregamenti contro superfici ruvide possono rimuovere lo strato superficiale della pelle. Le aree più comunemente colpite sono quelle più prominenti o esposte, come ginocchia, gomiti, mani e viso. I bambini, gli anziani con ridotta mobilità e gli sportivi che praticano attività ad alto impatto sono particolarmente a rischio. La gravità dell’escoriazione dipende dalla forza dell’impatto e dalla rugosità della superficie: superfici abrasive come il cemento o l’asfalto tendono a causare lesioni più estese e profonde.
Il grattamento eccessivo, spesso indotto da condizioni che causano prurito cronico come eczema, dermatite atopica, orticaria o psoriasi, rappresenta un’altra causa significativa. Il grattamento ripetuto porta alla rottura della pelle, creando un ciclo vizioso in cui il grattamento aggrava l’infiammazione, aumentando ulteriormente il prurito. Nei casi cronici, questo può portare a ispessimento della pelle (lichenificazione) e cicatrici permanenti.
Lo sfregamento continuo o attrito della pelle contro indumenti stretti, attrezzature sportive o superfici dure può causare escoriazioni, specialmente in aree sensibili. Questo è comune negli sportivi e in chi lavora in ambienti che richiedono movimenti ripetitivi. L’attrito costante rompe lo strato protettivo dell’epidermide, causando rossore, bruciore e abrasioni. L’umidità, come durante il caldo estivo, può peggiorare la situazione aumentando l’attrito.
Gli incidenti domestici sono un’altra fonte comune di escoriazioni, come urti contro mobili o cadute su pavimenti scivolosi. I bambini piccoli e gli anziani sono particolarmente vulnerabili a questo tipo di lesioni.
In alcuni casi, l’escoriazione della pelle è il risultato di comportamenti autolesionisti, come graffiarsi intenzionalmente. Questi comportamenti possono essere associati a disturbi psicologici, come il disturbo da escoriazione (dermatillomania) o la depressione, e richiedono un intervento multidisciplinare.
Diverse condizioni dermatologiche sottostanti predispongono all’escoriazione. L’eczema, la psoriasi, la dermatite seborroica e il lichen planus alterano la funzione di barriera della pelle, rendendola più suscettibile a traumi minori e grattamento.
Alcune infezioni cutanee, come la scabbia o le infezioni micotiche, possono causare prurito intenso e grattamento, portando all’escoriazione.
L’esposizione a irritanti ambientali e chimici, come detergenti aggressivi o piante urticanti, può provocare irritazione cutanea e prurito, aumentando il rischio di escoriazione.
Infine, alcune malattie sistemiche con manifestazioni cutanee, come il diabete mellito o l’insufficienza renale, possono causare prurito cronico e alterare la funzione di barriera della pelle, rendendola più soggetta a escoriazioni e compromettendo la sua capacità di guarigione.
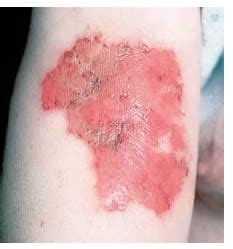
Le Escoriazioni della Pelle: Pericolosità e Complicanze
Sebbene le escoriazioni siano generalmente considerate lesioni superficiali, possono diventare pericolose in determinate circostanze. La loro pericolosità dipende da vari fattori, tra cui la profondità della lesione, la localizzazione, la presenza di contaminazione e lo stato di salute generale dell'individuo.
Il rischio principale associato alle escoriazioni è l'infezione. Poiché la barriera cutanea protettiva viene compromessa, batteri, virus e funghi possono penetrare facilmente nella ferita. Un'infezione non trattata può portare a complicazioni più gravi, come cellulite (un'infezione batterica della pelle e dei tessuti sottostanti), ascessi o persino sepsi (un'infezione generalizzata del sangue), specialmente in individui immunocompromessi. I segni di infezione includono rossore esteso, gonfiore, calore, secrezione purulenta e febbre.
La profondità della lesione è un altro fattore critico. Le escoriazioni superficiali che interessano solo l'epidermide guariscono solitamente senza lasciare segni. Tuttavia, le escoriazioni più profonde che raggiungono il derma possono causare danni permanenti.
La localizzazione della lesione può influenzare la sua guarigione e il rischio di complicazioni. Le aree sottoposte a maggiore pressione, attrito o movimento (come mani, piedi o articolazioni) possono guarire più lentamente e avere un rischio maggiore di infezione. Le escoriazioni sul viso, sebbene spesso visibili, tendono a guarire bene, ma possono lasciare cicatrici permanenti se profonde o infette.
La salute generale dell'individuo gioca un ruolo cruciale nella capacità di guarigione. Persone con condizioni mediche sottostanti come diabete, malattie vascolari, o un sistema immunitario compromesso (dovuto a HIV, chemioterapia o farmaci immunosoppressori) hanno una capacità ridotta di guarigione e un rischio maggiore di infezioni e complicazioni.
Un'altra possibile complicazione, soprattutto nelle escoriazioni più profonde o in persone predisposte, è lo sviluppo di cicatrici. Queste possono variare da lievi alterazioni del colore della pelle a cicatrici ipertrofiche o cheloidi, che sono ispessimenti cutanei in rilievo.
Le escoriazioni croniche, causate da grattamento persistente o attrito continuo, possono portare a lichenificazione (ispessimento e indurimento della pelle) e rendere la pelle più suscettibile a future lesioni e infezioni.
Infine, in casi rari, le escoriazioni possono essere associate a condizioni mediche sottostanti più gravi. Ad esempio, macchie rosse sulla pelle, che potrebbero derivare da escoriazioni o altre cause, possono talvolta essere indicative di patologie come il lupus eritematoso, la leucemia, o il Sarcoma di Kaposi, sebbene queste siano manifestazioni più complesse e non direttamente riconducibili a una semplice escoriazione.
Nurse on social - Gestione della ferita chirurgica
Tipi di Escoriazioni e Terminologia Correlata
Le escoriazioni cutanee, pur essendo generalmente definite come lesioni superficiali, possono presentarsi con caratteristiche diverse a seconda della causa e della profondità. Questa variabilità porta a diverse denominazioni e classificazioni.
Le escoriazioni superficiali coinvolgono principalmente l'epidermide. Sono spesso causate da sfregamenti leggeri o graffi superficiali. Tipicamente si presentano come aree arrossate e leggermente dolenti, che guariscono rapidamente senza lasciare cicatrici.
Le escoriazioni profonde si estendono nel derma. Possono essere causate da impatti più significativi o abrasioni su superfici ruvide. Oltre al rossore e al dolore, possono presentare sanguinamento e una maggiore probabilità di formare croste spesse e di lasciare cicatrici.
A volte, il termine "escoriazione" viene utilizzato in modo intercambiabile con altri termini che descrivono lesioni cutanee superficiali simili:
- Abrasione: Questo termine è spesso usato come sinonimo di escoriazione, specialmente quando la lesione è causata dallo sfregamento contro una superficie ruvida. Si riferisce alla rimozione dello strato superficiale della pelle.
- Graffio: Un graffio è una lesione lineare causata da un oggetto appuntito, come unghie o spine. Può essere superficiale o profondo, a seconda della pressione esercitata e della lunghezza dell'oggetto.
- Lacerazione: Una lacerazione è una ferita aperta causata da uno strappo o una rottura della pelle. A differenza dell'escoriazione, che è una rimozione dello strato superficiale, una lacerazione implica una separazione dei tessuti.
In un contesto più ampio di alterazioni cutanee, le chiazze rosse sulla pelle possono essere causate da una molteplicità di fattori che vanno oltre la semplice escoriazione. Queste macchie possono avere diverse origini e caratteristiche:
- Rosacea: Caratterizzata da rossore cronico del viso e comparsa di piccoli vasi sanguigni visibili. Può essere gestita con prodotti specifici che neutralizzano il rossore.
- Acne: Comune nell'adolescenza e nell'età adulta, è un'infiammazione dovuta all'iperattività delle ghiandole sebacee, all'ostruzione dei pori e all'infiammazione, spesso legata a squilibri ormonali.
- Petecchie: Piccole macchie rosse, solitamente inferiori a 3 mm, che non provocano prurito. Possono essere causate da traumi (tosse forte, vomito) o da carenze vitaminiche (vitamina K) o disturbi della coagulazione.
- Dermatite Atopica: Causata da fattori genetici, immunitari e ambientali, si manifesta con eruzioni cutanee rosse e pruriginose.
- Pityriasis Rosea: Una condizione benigna che si presenta con macchie rosse ovali, leggermente in rilievo, sul tronco.
- Reazioni allergiche: La comparsa di macchiette rosse può essere sintomo di una reazione cutanea ad allergeni ingeriti o a contatto.
- Morbillo: Malattia infettiva esantematica che causa macchie rosse pruriginose, che se strofinate possono trasformarsi in crosticine e cicatrici.
- Angiomi rubino: Piccolissime macchie color rosso acceso o ciliegia, caratterizzate dalla presenza di molti capillari sotto pelle.
- Porpora: Una dermatosi pigmentaria progressiva che provoca piccole macchie color porpora di forma rotonda.
- Coronavirus: Alcune ricerche suggeriscono una possibile relazione tra manifestazioni cutanee e infezione da COVID-19.
- Problemi circolatori: Le macchie rosse, specialmente sulle gambe, possono essere associate a una cattiva circolazione.
- Sarcoma di Kaposi: Un tumore raro che può manifestarsi con arrossamenti, rigonfiamenti e macchie di varie dimensioni.
Le macchie rosse sulla pelle possono accompagnarsi a sintomi come bruciore, prurito, sensazione di calore, bolle, vescicole e squame. La presenza di chiazze rosse e irregolari, sia sul viso che sul corpo, può essere angosciante, ma comprenderne le cause e i trattamenti disponibili è fondamentale per la gestione della salute della pelle.
Clinica IDE: Diagnosi e Trattamenti Dermatologici a Milano
Per una diagnosi accurata e un trattamento mirato delle escoriazioni cutanee e delle diverse forme di dermatite, la Clinica IDE di Milano offre un approccio specialistico. Il processo diagnostico inizia con una visita dermatologica approfondita, durante la quale il medico valuterà attentamente la lesione, la sua estensione, profondità e le caratteristiche associate. Verrà inoltre raccolta un'anamnesi dettagliata per comprendere la storia clinica del paziente, le possibili cause scatenanti (traumi, allergie, condizioni mediche preesistenti) e l'eventuale presenza di sintomi correlati.
Per confermare la diagnosi o escludere altre patologie, possono essere necessari esami diagnostici specifici. Tra questi, i patch test sono utili per identificare eventuali allergeni responsabili di dermatiti da contatto. Gli esami del sangue possono fornire informazioni su infezioni, infiammazioni sistemiche o carenze nutrizionali. In alcuni casi, può essere eseguita una biopsia cutanea, ovvero il prelievo di un piccolo campione di tessuto da analizzare al microscopio, per una diagnosi definitiva di condizioni cutanee complesse.
Una volta stabilita la diagnosi, la Clinica IDE propone trattamenti dermatologici personalizzati. Per le escoriazioni semplici, l'obiettivo primario è favorire la guarigione e prevenire le infezioni. Questo può includere la pulizia e la disinfezione della ferita, l'applicazione di medicazioni protettive (come garze sterili o medicazioni avanzate) e, se necessario, l'uso di creme antibiotiche topiche.
Per condizioni come la dermatite, che spesso si presenta con chiazze rosse, prurito e desquamazione, il trattamento mira a controllare l'infiammazione e alleviare i sintomi. Le creme o pomate a base di corticosteroidi topici sono frequentemente prescritte per ridurre il rossore e il prurito. In casi più severi o persistenti, possono essere utilizzati immunosoppressori topici o, in alcuni casi, farmaci immunosoppressori sistemici.
Per il prurito intenso associato a diverse condizioni cutanee, vengono prescritti antistaminici per via orale. In presenza di infezioni batteriche secondarie, sono necessari antibiotici per via orale o topica.
La fototerapia con raggi ultravioletti (UV) può essere un'opzione terapeutica per alcune forme di dermatite e psoriasi, agendo per ridurre l'infiammazione cutanea.
La Clinica IDE può anche offrire trattamenti chirurgici per lesioni cutanee più complesse o per la rimozione di cicatrici ipertrofiche o cheloidi che possono residuare da escoriazioni profonde o altre ferite. Questi trattamenti vengono valutati caso per caso, in base alla natura e alla gravità della lesione.
Prognosi e Gestione delle Problematiche Correlate
La prognosi delle escoriazioni cutanee è generalmente favorevole, soprattutto per le lesioni superficiali che vengono trattate correttamente. La maggior parte delle escoriazioni guarisce entro 7-14 giorni senza lasciare segni permanenti. Tuttavia, la prognosi può essere influenzata da diversi fattori e la gestione delle problematiche correlate è essenziale per un recupero ottimale.
Le escoriazioni profonde o quelle che si verificano in individui con scarsa capacità di guarigione (come anziani, diabetici o persone immunocompromesse) possono richiedere più tempo per guarire e presentare un rischio maggiore di cicatrici. In questi casi, un monitoraggio attento e cure mediche adeguate sono fondamentali.
Le problematiche correlate alle escoriazioni non trattate correttamente includono principalmente il rischio di infezione. Un'infezione non trattata può prolungare il tempo di guarigione, causare dolore intenso, portare a cicatrici permanenti e, nei casi più gravi, diffondersi ad altre aree del corpo o al circolo sanguigno.
La formazione di cicatrici è un'altra possibile conseguenza, specialmente per le lesioni più profonde. La prevenzione delle cicatrici inizia con una corretta gestione della ferita, mantenendola pulita e protetta. Trattamenti come creme a base di silicone, massaggi o terapie laser possono essere utili per migliorare l'aspetto delle cicatrici esistenti.
Le alterazioni del colore della pelle (ipopigmentazione o iperpigmentazione) post-guarigione sono comuni, soprattutto nelle persone con pelle scura. Sebbene spesso temporanee, in alcuni casi possono persistere. L'uso di protezione solare è importante per prevenire un peggioramento dell'iperpigmentazione.
Le condizioni cutanee sottostanti che predispongono alle escoriazioni, come la dermatite atopica o la psoriasi, richiedono una gestione a lungo termine. Il controllo della condizione di base è cruciale per prevenire la ricorrenza delle escoriazioni dovute al grattamento.
La dermatite seborroica, che si manifesta con chiazze rosse e squamose, spesso sul cuoio capelluto e sul viso, può essere una condizione cronica. Sebbene non curabile definitivamente, i trattamenti con shampoo antiforfora, creme antimicotiche e detergenti delicati possono controllare efficacemente i sintomi e prevenire le riacutizzazioni.
Le chiazze rosse sulla pelle, quando non sono semplici escoriazioni, possono indicare una vasta gamma di condizioni, dalle reazioni allergiche alle malattie sistemiche. La prognosi in questi casi dipende dalla causa sottostante. Una diagnosi precoce e un trattamento specifico sono essenziali per una prognosi favorevole. Ad esempio, la rosacea, che causa rossore e macchie sul viso, può essere gestita per ridurre i sintomi e prevenire peggioramenti.
In generale, una corretta igiene della ferita, l'uso di medicazioni appropriate, la gestione del prurito, il trattamento delle condizioni cutanee sottostanti e, quando necessario, l'intervento medico specialistico, sono tutti elementi chiave per garantire una buona prognosi e minimizzare le problematiche a lungo termine associate alle alterazioni cutanee che si presentano con chiazze e croste.
Domande Frequenti sulle Escoriazioni e Chiazze Cutanee
Che cosa sono le chiazze rosse sulla pelle?Le chiazze rosse sulla pelle possono essere sintomo di una vasta gamma di condizioni, che vanno da semplici irritazioni o escoriazioni a reazioni allergiche, infezioni, malattie infiammatorie croniche come la dermatite atopica o la rosacea, o persino manifestazioni di malattie sistemiche. La loro natura, dimensione, presenza di prurito o dolore, e localizzazione sono indizi importanti per la diagnosi.
Perché ho la pelle rossa e a chiazze sul viso?Il viso è particolarmente suscettibile a sviluppare chiazze rosse a causa di fattori come l'esposizione al sole, lo stress emotivo, reazioni a prodotti cosmetici, cambiamenti ormonali (acne), o condizioni specifiche come la rosacea e la dermatite seborroica. Anche la dieta e alcuni alimenti possono scatenare arrossamenti temporanei.
Come posso prevenire la comparsa di chiazze rosse sulla pelle del viso?La prevenzione include l'uso regolare di protezione solare, una dieta equilibrata, un'adeguata idratazione, la gestione dello stress e l'identificazione ed evitare i potenziali fattori scatenanti (allergeni, irritanti). Per chi soffre di condizioni croniche come la rosacea, seguire il piano di trattamento prescritto dal dermatologo è fondamentale.
Esistono rimedi naturali per le chiazze cutanee?Alcuni rimedi naturali come l'aloe vera, l'avena colloidale o il tè verde possono avere proprietà lenitive e antinfiammatorie che aiutano a calmare la pelle irritata e a ridurre il rossore. Tuttavia, è importante ricordare che questi rimedi sono più efficaci per condizioni lievi o come coadiuvanti terapeutici e non sostituiscono una diagnosi medica in caso di sintomi persistenti o gravi.
Quando dovrei consultare un medico per le chiazze sulla pelle?È consigliabile consultare un medico, preferibilmente un dermatologo, se le chiazze sono persistenti, dolorose, si estendono rapidamente, sono accompagnate da febbre, gonfiore significativo, vesciche, o se compaiono su tutto il corpo. È anche importante consultare un professionista se si sospetta una condizione cutanea cronica come eczema, psoriasi, rosacea, o se le chiazze interferiscono significativamente con la qualità della vita.
Le escoriazioni della pelle sono pericolose?Le escoriazioni superficiali generalmente non sono pericolose se curate adeguatamente. Tuttavia, possono diventarlo se si infettano, se sono molto profonde, o in persone con compromissioni del sistema immunitario o problemi di guarigione. Il rischio principale è l'infezione, che può portare a complicazioni se non trattata.
Cosa causa la dermatite seborroica?La dermatite seborroica è una condizione cutanea comune che causa chiazze rosse e squamose, spesso sul cuoio capelluto, viso e petto. Le cause esatte non sono completamente comprese, ma si ritiene che sia una combinazione di fattori, tra cui la crescita eccessiva di un lievito (Malassezia) presente naturalmente sulla pelle, la produzione di sebo, fattori genetici, stress e un sistema immunitario alterato.
Come si cura la dermatite seborroica?Il trattamento mira a controllare l'infiammazione e il prurito. Include l'uso di shampoo antiforfora (spesso contenenti ketoconazolo o solfuro di selenio), detergenti delicati, creme antimicotiche o corticosteroidi topici, e talvolta farmaci orali in casi gravi. La gestione è spesso a lungo termine, con periodi di remissione e riacutizzazione.
Le macchie rosse sulla pelle possono essere un segno di qualcosa di grave?In alcuni casi, le macchie rosse possono essere sintomo di condizioni mediche più serie, come il lupus eritematoso, alcune infezioni sistemiche, o persino tumori rari come il Sarcoma di Kaposi. Tuttavia, è importante sottolineare che la maggior parte delle macchie rosse è dovuta a cause benigne. Una valutazione medica è essenziale per escludere patologie gravi.